Ambulant oder stationär?
General Summary:
- Bis zu 25% der aktuell stationären Behandlungen sollen in Zukunft ambulant erbracht werden. Für Krankenhäuser wird es deshalb noch wichtiger, dass Patient:innen richtig versorgt werden.
- Das durchschnittliche Krankenhaus hat ein Ambulantisierungsrisiko von bis zu zehn Millionen Euro.¹ Gleichzeitig besteht die Chance, bei korrekter ambulanter Behandlung Überschüsse zu erzielen – ein komplexer Prozess, der durch digitale Entscheidungsunterstützungssoftware realisierbar wird.
- Digitale Lösungen bieten Ärztinnen und Ärzten Hilfestellung, richtige Entscheidungen mit geringerem Zeitaufwand zu treffen. Das sorgt für Behandlungsqualität und reduziert Kosten.
Die Reform der Ambulantisierung hat große Ziele: Sie soll dazu beitragen, die Gesamtkosten im Gesundheitssystem zu senken und die immer knapper werdenden Ressourcen im Krankenhaus gezielter nutzen zu können. Eine mit der Ambulantisierung verbundene Verringerung von Übernachtungen könnte demnach dazu beitragen, das freiwerdende Personal an den notwendigen Stellen sinnvoll einzusetzen. Reduzierte Nachtdienste und eine effiziente Umverteilung entlasten im Idealfall die Mitarbeiter:innen, steigern die Zufriedenheit und sorgen für eine verbesserte Wahrnehmung als Arbeitgeber.
Dafür setzt der Gesetzgeber auf finanzielle Anreize und eine Ausweitung des Anwendungskatalogs für ambulant durchführbare Verfahren (AOP-Katalog). Der Betrag, den Krankenhäuser für bislang stationäre Eingriffe erstattet bekommen, wird dadurch deutlich gesenkt, während die Vergütung für die ambulante Versorgung steigt. Grundlage sind hier die neuen “Hybrid DRGs”, eine Komplexpauschale, die von ambulanten sowie auch von stationären Leistungserbringern abgerechnet werden kann. Sollte eine Behandlung fälschlicherweise stationär erfolgen, bleiben Krankenhäuser allerdings auf höheren Kosten sitzen.
Etwa 15 Prozent aller aktuellen stationären Fälle könnten in Zukunft ohne gezielte Maßnahmen nicht mehr kostendeckend behandelt werden.²
Warum es schwierig ist, ständig die richtige Entscheidung zu treffen
Bei der Aufnahme neuer Patient:innen müssen Ärztinnen und Ärzte jetzt Art und Umfang der Leistungererbringung richtig einschätzen – was insbesondere junge Ärzt:innen mit wenig Erfahrung vor eine neue Herausforderung stellt.
Ob ein medizinischer Eingriff ambulant durchgeführt werden kann, hängt teilweise entscheidend von der konkreten Behandlungssituation ab: In welchem Allgemeinzustand befindet sich der oder die Patient:in? Umfasst die Behandlung noch weitere, gegebenenfalls nicht ambulant durchführbare Eingriffe? Sind postoperative Risiken auch ohne stationäre Aufnahme beherrschbar? Dabei sind primäre Fehlbelegungen, die vom Medizinischen Dienst beanstandet werden und zu Leistungskürzungen führen, bereits heute ein wichtiges Thema in vielen Krankenhäusern.
Vor welchen Herausforderungen Krankenhausmanager jetzt stehen
Der begrenzt mögliche Austausch zwischen dem Krankenhausmanagement und den klinischen Teams im Behandlungsalltag sorgt für mangelnde Kostentransparenz. Und klinischen Teams ist die Kostenrelevanz oft nicht bewusst, sie lässt sich im stressigen Alltag außerdem nur schwer berücksichtigen.
Die komplexen, gewachsenen Krankenhausstrukturen sind durch ein hohes Patientenaufkommen, akute Personalknappheit und Mitarbeiterfluktuation ohnehin stark beansprucht. Unter diesen Umständen notwendige Veränderungen anzustoßen, seien sie langfristig noch so entlastend, erfordert im ersten Schritt Kraft und Zeit. Beides ist Mitarbeiter:innen, die am Limit der Belastungsgrenze arbeiten, schwer zu erklären. Die Schulung hinsichtlich der neuen Ambulantisierungsvorgaben ist also vor dem Hintergrund des akuten Zeitmangels und der Notwendigkeit, als Krankenhaus selbst Prozesse definieren zu müssen, eine extreme zusätzliche Herausforderung.
Wenn Unklarheit, Inkonsistenz und Überforderung herrschen, drohen Häusern schneller Verluste, als sie überhaupt das Wort Ambulantisierung aussprechen können.
Ambulante Behandlung, ja oder nein? Entscheidungen richtig, schnell und validiert treffen
Was also kann helfen? Digitale Lösungen bieten Unterstützung, richtige Entscheidungen zu „stationär vs. ambulant” zu treffen. Das klinische Workflow Management System Kumi Clinical beinhaltet dafür geprüfte Strukturen, die den Schulungsaufwand der Mitarbeiter:innen reduziert und mit seiner intuitiven Bedienung auch unerfahrenen Kolleg:innen richtige Entscheidungen stressfrei ermöglicht. Und das Beste: Digitale Lösungen zur Entscheidungsunterstützung sind voll förderfähig nach Fördertatbestand 4 im KHZG.
Das klinische Personal muss damit weder ein mögliches Ambulantisierungsrisiko erlernen, noch im Kopf behalten. Denn sobald ein solches Risiko besteht, erscheint bei Kumi Clinical automatisch ein Hinweis mit Empfehlung zu der Art der Leistungserbringung:
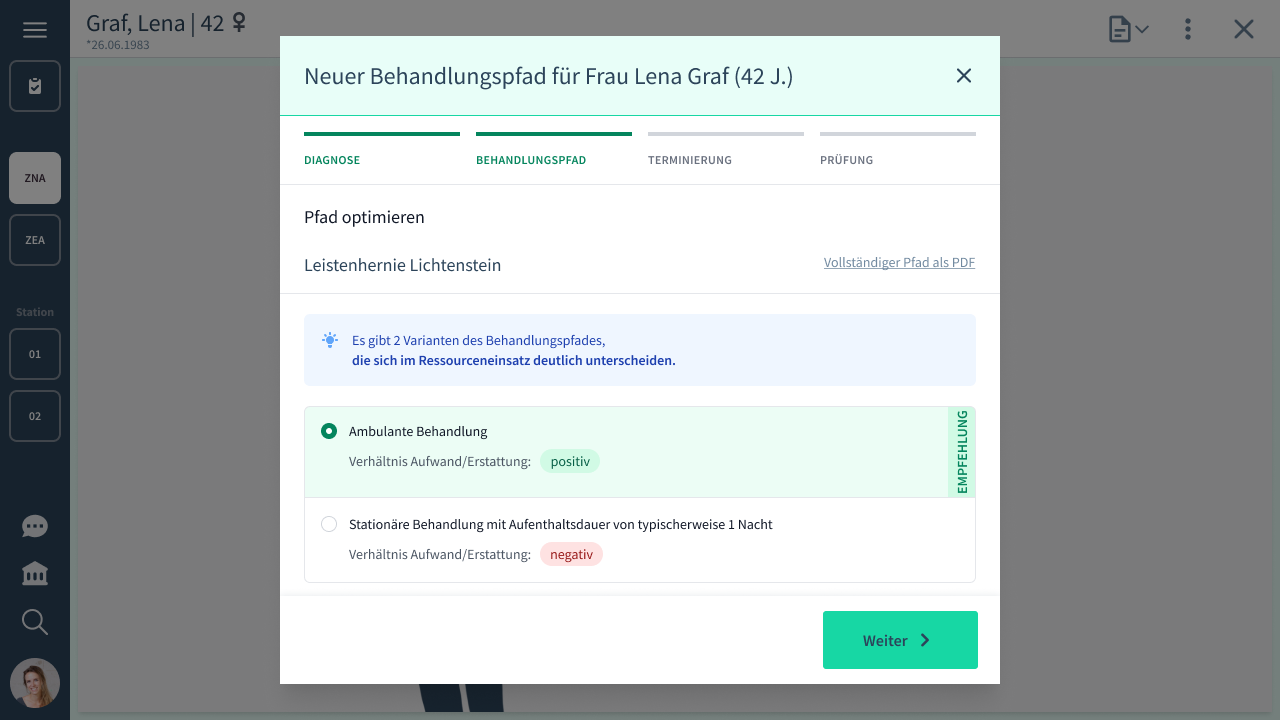
Der aufnehmende Arzt oder die Ärztin wird damit zu jeder Uhrzeit bei der Entscheidungsfindung durch Hinweise und Checklisten gemäß der aktuellen AOP-Richtlinien unterstützt. Das sorgt für höhere Qualität, Effizienz und Konsistenz – unabhängig vom aufnehmenden Arzt oder Ärztin. Und es gibt keine Fälle, die sich der Begutachtung entziehen.
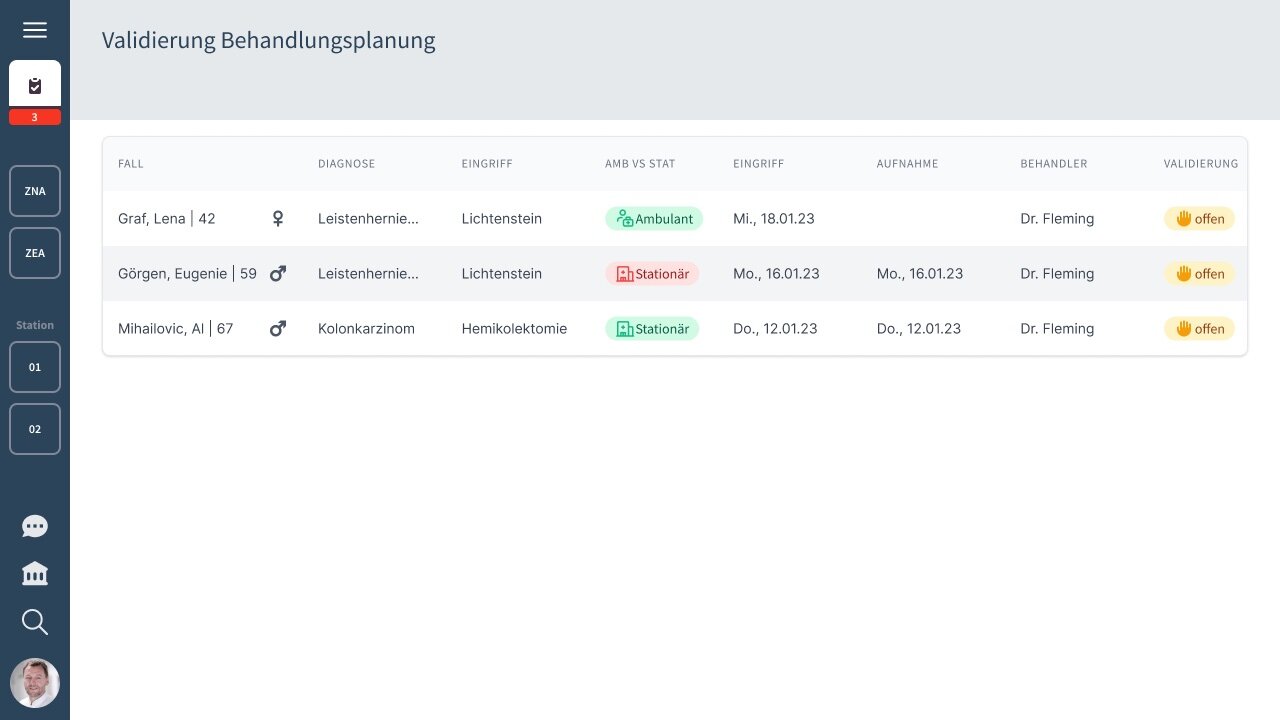
Zusätzlich ist eine asynchrone, planmäßige Validierung des Oberarztes oder der Oberärztin bei elektiven Fällen schnell und einfach möglich. Validierungen werden dabei in Kumi Clinical übersichtlich dargestellt:
¹ Dies entspricht den kumulierten Fallwerten von zukünftig ambulant zu erbringen Leistungen, die aktuell noch stationär erbracht werden. Bei ausbleibender Behandlung gehen diese Erlöse verloren, bei fälschlicher stationärer Behandlung können die Behandlungskosten nicht mehr gedeckt werden. (Analyse des Ambulantisierungspotenzials /-risikos auf Grundlage von Daten aus Kumi-Kundenkrankenhäusern)
² Analyse auf Grundlage von Daten aus Kumi-Kundenkrankenhäusern – stark abhängig vom Fallmix des jeweiligen Krankenhauses nach Kontextprüfung
Erfahren Sie, wie Sie die Ambulantisierung erfolgreich umsetzen können.
Wir unterstützen Krankenhäuser bei einer schnellen, guten und ressourcenschonenden Umsetzung der Ambulantisierung durch den Einsatz von Kumi Clinical. Lernen Sie mehr dazu in einem persönlichen Gespräch.


.jpg)
